Как правильно обработать рану после падения
29 августа 2018
Царапины, легкий или сильный порез, ссадина, синяк и рана – все это может появиться после падения ребенка или взрослого. В домашней аптечке должны быть качественные (и не просроченные) средства для оказания первой медицинской помощи.
Что нужно делать после падения?
В первую очередь определяется характер повреждений. Если есть рана, нужно разобраться, насколько она глубока, идет ли кровь, насколько сильно, нет ли повреждения кости.
Небольшое повреждение. Алгоритм действий
- Удалить из ранки грязь (чистой салфеткой).
- Обработать поврежденное место свежим раствором перекиси водорода.
- Очистить от грязи кожу рядом с раной.

- Открытые ранки обрабатываются специальными антисептическими средствами из домашней аптечки, Кроме перекиси водорода используют и другие растворы – марганцовки, фукорцина или хлорфилипт.
- Если кожа содрана поверху и нет значительного кровотечения, используются дополнительно разнообразные средства для наружного применения с антисептическим эффектом (бальзам, мазь, крем).
После обработки ранки или ссадины независимо от их размеров рекомендуется наложить чистую повязку. Применяется стерильный бинт и салфетка с ранозаживляющим средством или пластырь. Пока средство/препарат будет оказывать свое действие, нужно обеспечить изоляцию от внешней среды/микробов с помощью надежного стерильного укрытия.
Даже если ранка небольшая такие меры обязательно необходимы. В течение ближайшего времени после падения (максимум 1,5 часов) следует провести обработку ранок после падения.
Все необходимые для оказания помощи препараты и средства можно купить/заказать в аптеках Столички.
ПОВЯЗКИ СТЕРИЛЬНЫЕ ГИДРОАКТИВНЫЕ HYDROCLEAN PLUS КРУГЛЫЕ 4СМ N10
 Одновременно пленка в значительной мере предотвращает сквозное промокание повязки.
Одновременно пленка в значительной мере предотвращает сквозное промокание повязки.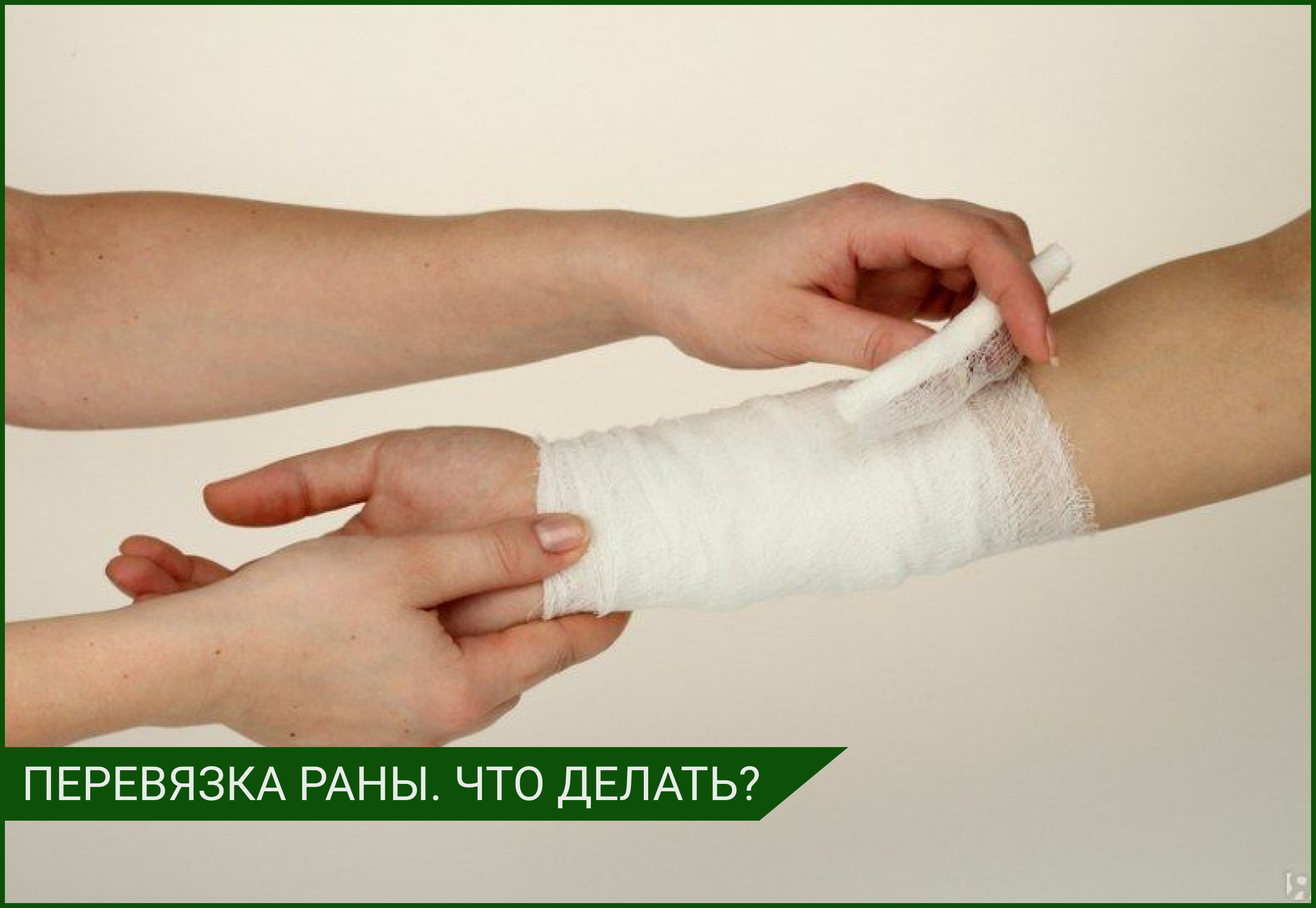
Особенности использования противопролежневых средств
Особенности использования противопролежневых средств
Что нельзя использовать для лечения пролежней?
Давайте пойдем от противного и для начала разберемся с тем, какие средства нельзя применять для лечения пролежней. Пролежни нельзя обрабатывать любыми подсушивающими средствами, а именно, марганцовкой, зеленкой, перекисью водорода, Левомеколем, Солкосерилом или Стрептоцидом.
Как накладывать противопролежневую повязку
Лучший
способ правильно наложить повязку – внимательно прочитать инструкцию, которая
прилагается к каждой упаковке. Если не следовать инструкции, можно своими
действиями навредить пациенту. Например, если повязку для заживления чистой
раны ввести глубоко в гнойную рану, то пользы от нее никакой не будет.
Если не следовать инструкции, можно своими
действиями навредить пациенту. Например, если повязку для заживления чистой
раны ввести глубоко в гнойную рану, то пользы от нее никакой не будет.
Основные параметры, которые нужно учитывать при наложении повязки:
- размер повязки по отношению к размеру раны,
- способ фиксации повязки,
- срок использования повязки.
Уход
за ранами
Размер повязки
Размер повязки по отношению к размеру раны имеет решающее значение. В большинстве случаев (кроме тех, которые указаны в инструкции) противопролежневая повязка должна выступать на 2 см за края раны. Размер раны определяется ее диаметром. Если рана имеет вытянутую форму, то размер определяется по самому широкому участку. В таблице ниже представлены примерные соотношения размеров повязок и ран.
| Размер противопролежневой повязки, см | Размер раны, см |
| 5*5 | до 2 см |
| 10*10 | до 6 см |
| 15*15 | до 11 см |
Рис. 1 Размер противопролежневой повязки по отношению к размеру раны
Способ крепления повязки
Противопролежневые повязки могут быть самоклеящимися и неклейкими. Самоклеящиеся повязки не нуждаются в дополнительных фиксирующих средствах и безболезненно удаляются. Неклейкие повязки (мазевые и повязки без крепления) фиксируются пластырем или бинтом.
Для фиксации повязки лучше пользоваться специальными пластырями на бумажной основе (Hartmann Omnifilm, Cosmopor E, Omnifix Elastic), которые хорошо пропускают воздух, не нарушая дыхание кожи, и при снятии не отрывают верхний слой эпидермиса. Фиксируя противопролежневую повязку, не натягивайте пластырь, чтобы не создать складки на коже.
Срок использования повязки может варьироваться от
1 до 8 дней. Точный срок всегда указан в инструкции к повязке. В данном случае
действует следующее общее правило – если повязка накладывается первый раз
(особенно на гнойную рану), то срок ее использования минимальный; если повязка
накладывается повторно, ее можно оставить на коже подольше.
Каталог самоклеящихся повязок и лейкопластырей
О чем нужно помнить при наложении противопролежневой повязки?
- Если пролежень имеет вытянутую форму, расположите повязку по диагонали таким образом, чтобы она полностью покрывала рану по длине.
- Если больной страдает недержанием, то края повязки должны быть зафиксированы водостойким лейкопластырем (см. рис. 2)
Рис. 2 Фиксация повязки в случае недержания
- Квадратная противопролежневая повязка накладывается на копчик по диагонали.
- Для пролежня в области копчика нужно по возможности нужно использовать специальные противопролежневые повязки в форме бабочки или сердечка.
- Если размер раны больше имеющейся повязки, используйте 2 и более повязки. Для этого расположите повязки на ране одну за другой и зафиксируйте лейкопластырем (см. рис. 3)
Рис. 3 Расположение повязок на большой ране
- Прежде чем зафиксировать
повязку, убедитесь в том, что она плотно прилегает к ране по всей ее
поверхности.
 А если вы тампонируете глубокую гнойную рану, убедитесь в том, что
все полости раны заполнены тампонирующим материалом.
А если вы тампонируете глубокую гнойную рану, убедитесь в том, что
все полости раны заполнены тампонирующим материалом. - Кожа вокруг пролежня должна быть чистой. За ней нужно тщательно ухаживать, используя средства госпитальной гигиены. Нельзя накладывать повязку на рану, если кожа вокруг раны грязная.
Как снять противопролежневую повязку?
В зависимости от типа повязки меняются признаки того, что повязка нуждается в замене. Например, сигналом к замене гидроколлоидной повязки типа Hydrocoll служит то, что повязка вздувается пузырем. А тампонирующую повязку типа Sorbalgon нужно удалять, когда она затвердела. Для того чтобы знать, когда нужно удалять повязку, читайте инструкцию, а во время удаления соблюдайте следующие общие правила:
- Перед удалением повязки помойте руки и наденьте перчатки.
- Сначала бережно удалите лейкопластырь (если повязка неклейкая).
- Если повязка выглядит как тканевая заплатка, отогните
медленно один уголок и тяните за него.
 Если при удалении повязки вы чувствуете
сопротивление ткани (повязка прилипла к коже), не тяните! Слегка намочите края
повязки дистиллированной водой и попробуйте снова. Повязка должна сниматься
легко. Малейшее сопротивление кожи – это боль для пациента.
Если при удалении повязки вы чувствуете
сопротивление ткани (повязка прилипла к коже), не тяните! Слегка намочите края
повязки дистиллированной водой и попробуйте снова. Повязка должна сниматься
легко. Малейшее сопротивление кожи – это боль для пациента. - Если повязка представляет собой тампонирующий материал, который уже затвердел, для его удаления достаточно слегка надавить на края раны – повязка сама выпадет из раны.
- После удаления повязки оцените состояние раны и при необходимости наложите повязку повторно или наложите повязку другого типа.
- Утилизируйте использованную повязку в специальный контейнер, заверните в бумагу или положите в пластиковый пакет. Не выбрасывайте использованную повязку, не упаковав ее предварительно в бумагу или пластик.
- Снимите перчатки и вымойте руки.
Тематический словарь
Что делать после удаления зуба?
Удаление зуба — процедура не слишком приятная не столько из-за самого процесса (зубы в настоящее время можно удалять быстро и почти безболезненно), сколько из-за довольно долгого заживления.
Удаление зуба: какие будут последствия?
После завершения процедуры в челюстной кости остается небольшая лунка — она возникает на месте извлеченных корней зуба. Она довольно быстро заполняется кровью. Через некоторое время выделение крови естественным образом прекращается, она сворачивается и на месте корней образуется небольшой сгусток. В течение нескольких месяцев он прикрывает лунку, замещаясь в конце концов костной тканью. Это — благополучный сценарий заживления
В случае, если пациент неправильно ухаживает за раной , не соблюдает назначения врача или пренебрегает рекомендациями после удаления зуба, могут возникнуть осложнения — боль, дискомфорт, повышение температуры и так далее. Избежать осложнений можно — для этого нужно просто внимательно отнестись к советам лечащего врача.
Что делать после удаления зуба для наилучшего заживления лунки?
1. Убрать с лунки марлевые или другие шарики. Как правило, после удаления зуба врач кладет на лунку шарики, которые должны впитывать кровь в случае, если небольшое кровотечение продолжается.
2. Воздержаться от еды. Пару часов после удаления зуба мудрости или любого другого зуба вам придется обойтись без обеда или ужина. Помните, что даже мелкие частички еды, попавшие на место удаленного зуба, легко могут повредить сгусток и поспособствовать возникновению болевых ощущений.
3. Ни в коем случае не травмировать и не трогать место формирования сгустка. Еда, зубочистка, чрезмерно энергичное использование зубной щетки — после операции не стоит этим злоупотреблять. Если вы повредите (заденете, уберете или деформируете) кровяной сгусток в лунке — о нормальном заживлении можно забыть. Скорее всего, в таком случае разовьется альвеолит, и реабилитация будет протекать куда болезненней и дольше.
4. Избегать приема чрезмерно горячей пищи и напитков. Это правило действует в первые 24 часа. Пить обжигающий кофе или есть очень горячий суп — это то, что делать после удаления зуба явно не следует. Повышение температуры вызовет расширение сосудов и усиление кровотока, что может привести к возобновлению кровотечения и вымыванию сгустка из лунки.
5. Аккуратно следить за гигиеной полости рта. Конечно же, чистить зубы и полоскать рот нужно — но очень аккуратно, избегая попадания ворсинок щетки на сгусток. При полоскании тоже не стоит чрезмерно усердствовать — процесс заживления от этого не ускорится. В первые сутки после удаления зуба полоскать рот нельзя, а нужно делать ванночки с антисептическими растворами!
Рекомендации врача после удаления зуба могут включать и прием анестетиков. Злоупотреблять обезболивающими препаратами не следует. При приеме точно соблюдайте дозировку, отдавайте предпочтение лекарственным средствам, которые порекомендовал вам лечащий врач.
И помните, при возникновении отеков, болевых ощущений, появлении крови или чувства дискомфорта — сразу же обращайтесь к врачу. Только он сможет адекватно и корректно оценить ваше состояние и назначить правильное, эффективное лечение.
вернуться к списку статейКак вытащить занозу безболезненно из-под ногтя, руки, ноги, из пятки у ребенка
автор: Валентина Зварич
[[blockquote text=”Ихтиоловая мазь предупреждает нагноение ранки благодаря антисептическим и бактерицидным свойствам”]]
[[blockquote text=”Хорошо распарить кожу можно с помощью сока алоэ, подержав его на месте занозы несколько часов”]]
Начнем с самого начала, а именно с того, что собой представляет заноза. Итак, занозой называется любой мелкий инородной предмет, попавший под кожу на пальце, руке, ноге, пятке, под ноготь и т.д. Занозой может быть не только деревянная щепка, но и металлическая стружка, кусочек стекла, шипы и иголки растений и многое другое.
Итак, занозой называется любой мелкий инородной предмет, попавший под кожу на пальце, руке, ноге, пятке, под ноготь и т.д. Занозой может быть не только деревянная щепка, но и металлическая стружка, кусочек стекла, шипы и иголки растений и многое другое.
Как вытащить занозу из пальца?
Несмотря на небольшие размеры занозы, она вызывает не только весьма и весьма болезненные ощущения в месте проникновения, но и способна привести к сильному нагноению участка мягких тканей, вокруг нее.
Так, если не вытаскивать занозу из пальца, она, в конце концов, приведет к панарицию (гнойному процессу в тканях), заноза в пятке может сделать любое ваше передвижение невероятно болезненным, а металлическая заноза и вовсе грозит заражением организма столбняком.
Все это может произойти в том случае, если заноза находится в тканях от 6 часов и более. Как быстро вытащить занозу в таком случае? И как безболезненно вытащить занозу, которая глубоко впилась под кожу? Ответ: с помощью ихтиоловой мази!
Ихтиоловая мазь предупреждает нагноение ранки благодаря антисептическим и бактерицидным свойствам
Данную мазь можно приобрести в любой аптеке за копейки. Также не забудьте приобрести у провизора еще и пластырь, если его запасы в домашней аптечке подошли к концу. Возьмите пластырь, нанесите на его бактерицидную часть (квадратик посредине) достаточное количество мази, наклейте на место, где «засела» заноза и спустя 12 часов снимите пластырь. Будьте уверенны, ваша заноза уже будет на пластыре!
Также не забудьте приобрести у провизора еще и пластырь, если его запасы в домашней аптечке подошли к концу. Возьмите пластырь, нанесите на его бактерицидную часть (квадратик посредине) достаточное количество мази, наклейте на место, где «засела» заноза и спустя 12 часов снимите пластырь. Будьте уверенны, ваша заноза уже будет на пластыре!
Из минусов этого способа: неприятный запах и жирная консистенция самой мази, которую очень сложно смыть с одежды, если уже испачкался. Также данный способ лучше походит для избавления от занозы в пальце, ведь носить лейкопластырь, например, на пятке 12 часов кряду совсем неудобно.
Ну а как вытащить занозу из ноги или другого участка тела, на котором пластырь носить неудобно? В этой ситуации лучше воспользоваться таким инструментом, как пинцет.
Как вытащить занозу с помощью пинцета?
- Возьмите небольшой пинцет (косметический). Обработайте лапки пинцета антисептиком или раствором спирта.
- Зацепите, выглядывающий из-под кожи, кончик занозы.
 Если вам трудно разглядеть занозу – воспользуйтесь лупой. При этом не надавливайте и не сжимайте кожу вокруг занозы – она может лишь глубже войти в ткани.
Если вам трудно разглядеть занозу – воспользуйтесь лупой. При этом не надавливайте и не сжимайте кожу вокруг занозы – она может лишь глубже войти в ткани. - Аккуратно тяните занозу за кончик, соблюдая угол, под которым она загналась под кожу. Так, если это косая – не тяните под углом 90 градусов, вы только сломаете занозу.
- Продезинфицируйте ранку, которая осталась от занозы, а сверху заклейте ее пластырем.
Как вытащить глубокую занозу с помощью иголки?
Если заноза находится глубоко под кожей, ее можно вытащить с помощью иголки. Не бойтесь, при правильном подходе к этому нелегкому делу, травматизация и боль во время процедуры будут сведены к минимуму, а заноза будет устранена.
- Не давите занозу и кожу вокруг нее. Все чего вы добьетесь – заноза еще глубже вонзится в ткани.
- Игла – лучшее решение для удаления занозы, которую сверху покрывает тонкий слой кожи.
- Прежде чем приступать к процессу удаления занозы, обработайте иголку антисептиком.

- Неглубоко введите острый конец иглы в то место, куда вошла заноза.
- Приподнимайте иглой кожу так, что вскрыть ее прямо над занозой.
- Раскрыв кожу над занозой – растяните ее так, чтобы можно было извлечь ее целиком.
- Концом иголки подцепите занозу и аккуратно выталкивайте ее наружу.
- Если заноза находится глубоко, перед тем как удалять ее иголкой, хорошенько распарьте кожу горячей водой и соком листьев алоэ (2-3 часа). За это время заноза поднимется ближе к поверхности кожи, и вы сможете без труда ее удалить.
После процедуры ранку нужно обработать антисептиком, а сверху наложить пластырь или повязку.
Как вытащить занозу у ребенка?
Не секрет, что заноза у детей – дело житейское, но вытащить ее из пальчика ребенка в разы сложнее, чем у взрослого. Во-первых, ребенок не будет спокойно терпеть, пока вы настойчиво ковыряете ему палец иглой, во-вторых, из-за детского любопытства малыш вряд ли сможет 12 часов проносить на месте занозы пластырь с ихтиолкой.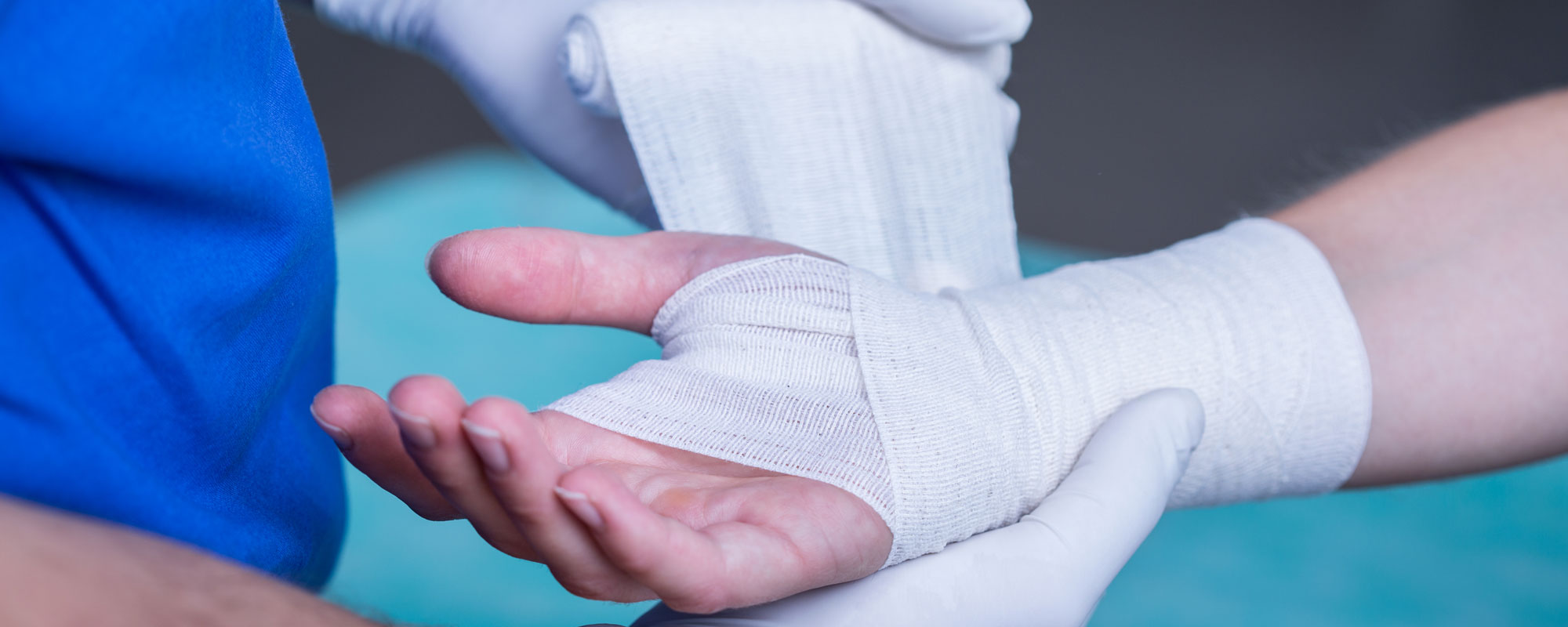
В таком случае, как вытащить занозу у маленького ребенка, не прибегая к врачебной помощи? Для этого нужно как следует распарить место, куда попала заноза, с помощью горячей воды или, как мы уже говорили выше, сока алоэ. Распаривать нужно до того момента, пока кончик занозы не покажется из-под кожи.
Хорошо распарить кожу можно с помощью сока алоэ, подержав его на месте занозы несколько часов
Затем нужно воспользоваться «родительскими» хитростями и отвлечь внимание ребенка на сладости, игрушку, мультфильм и др. Когда внимание ребенка будет занято, с помощью пинцета и увеличительного стекла, аккуратно вытащите занозу, следуя принципам, описанным выше.
Если с занозами в мягких тканях тела все более или менее ясно, то, как вытащить занозу из-под ногтя? Здесь следует действовать по тем же принципам, что и обычно: хорошо распаривайте участок тела с занозой и аккуратно вытаскивайте ее пинцетом или иголкой, или пользуйтесь ихтиоловой мазью.
Как вытащить занозу из пятки?
Занозу из пятки быстрее и удобнее всего вытаскивать с помощью иголки или пинцета. Ввиду того, что кожа на пятке более грубая, чем на других частях тела, процесс пройдет почти безболезненно. Главное, помните о том, что инструменты (пинцет, иголку), руки, место с занозой – все нужно хорошо дезинфицировать до удаления и после.
Как вытащить занозу из глаза?
Если случилось так, что заноза попала в глаз (да, бывает и такое), ни в коем случае не пытайтесь вытащить ее оттуда самостоятельно! Более того, не трите глаз руками, не тяните веко к виску и т.д. Сразу же обращайтесь за помощью к врачу-офтальмологу, ведь любая самодеятельность в данной ситуации может привести к воспалению глаза или снижению зрения.
Гигрома — Сеть МЦ «Доктор Боголюбов»
Гигрома – осумкованное опухолевидное образование, наполненное серозно-фибринозной или серозно-слизистой жидкостью. Представляет собой доброкачественную кистозную опухоль. Располагается рядом с суставами или сухожильными влагалищами, чаще всего – в области лучезапястного сустава, на кисти, в области стопы и голеностопного сустава. Причины развития до конца не изучены, однако прослеживается наследственная предрасположенность и связь с повторной травматизацией. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Гигромы никогда не озлокачествляются и не представляют опасности для жизни больного. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение – удаление гигромы.
Располагается рядом с суставами или сухожильными влагалищами, чаще всего – в области лучезапястного сустава, на кисти, в области стопы и голеностопного сустава. Причины развития до конца не изучены, однако прослеживается наследственная предрасположенность и связь с повторной травматизацией. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Гигромы никогда не озлокачествляются и не представляют опасности для жизни больного. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение – удаление гигромы.
Гигрома – доброкачественная кистозная опухоль, состоящая из плотной стенки, образованной соединительной тканью, и вязкого содержимого. Содержимое по виду напоминает прозрачное или желтоватое желе, а по характеру представляет собой серозную жидкость с примесью слизи или фибрина. Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Чаще развиваются у молодых женщин. Составляют примерно 50% от всех доброкачественных опухолей лучезапястного сустава. Прогноз при гигромах благоприятный, однако, риск развития рецидивов достаточно высок по сравнению с другими видами доброкачественных опухолей.
Анатомия и механизм образования
Широко распространена точка зрения, что гигрома представляет собой обычное выпячивание неизмененной суставной капсулы или сухожильного влагалища с последующим ущемлением перешейка и образованием отдельно расположенного опухолевидного образования. Это не совсем верно.
Гигромы действительно связаны с суставами и сухожильными влагалищами, а их капсула состоит из соединительной ткани. Но есть и различия: клетки капсулы гигромы дегенеративно изменены. Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Именно поэтому консервативное лечение гигромы не обеспечивает желаемого результата, а после операций наблюдается достаточно высокий процент рецидивов. Если в области поражения остается хотя бы небольшой участок дегенеративно измененной ткани, ее клетки начинают размножаться, и болезнь рецидивирует.
Причины и частота развития
Установлено, что такие образования чаще появляются у кровных родственников, то есть, имеет место наследственная предрасположенность. Чуть более, чем в 30% случаев, возникновению гигромы предшествует однократная травма. Многие исследователи считают, что существует связь между развитием гигромы и повторной травматизацией или постоянной высокой нагрузкой на сустав или сухожилие.
У женщин гигромы наблюдаются почти в три раза чаще, чем у мужчин. При этом подавляющая часть случаев их возникновения приходится на молодой возраст – от 20 до 30 лет. У детей и пожилых людей гигромы развиваются достаточно редко.
Теоретически гигрома может появиться в любом месте, где есть соединительная ткань. Однако на практике гигромы обычно возникают в области дистальных отделов конечностей. Первое место по распространенности занимают гигромы на тыльной поверхности лучезапястного сустава. Реже встречаются гигромы на ладонной поверхности лучезапястного сустава, на кисти и пальцах, а также на стопе и голеностопном суставе.
Симптомы гигромы
Вначале в области сустава или сухожильного влагалища возникает небольшая локализованная опухоль, как правило, четко заметная под кожей. Обычно гигромы бывают одиночными, но в отдельных случаях наблюдается одновременное или почти одновременное возникновение нескольких гигром.
Встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования. Во всех случаях гигрома четко отграничена. Ее основание плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
При давлении на область гигромы возникает острая боль. В отсутствие давления симптомы могут различаться и зависят от размера опухоли и ее расположения (например, соседства с нервами). Возможны постоянные тупые боли, иррадиирующие боли или боли, появляющиеся только после интенсивной нагрузки. Примерно в 35% случаев гигрома протекает бессимптомно.
Достаточно редко, когда гигрома расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за болей и неприятных ощущений при сгибании кисти или попытке обхватить рукой какой-то предмет.
Кожа над гигромой может как оставаться неизмененной, так и грубеть, приобретать красноватый оттенок и шелушиться. После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться.
После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться.
Возможен как медленный, почти незаметный рост, так и быстрое увеличение. Обычно размер опухоли не превышает 3 см, однако в отдельных случаях гигромы достигают 6 см в диаметре. Самостоятельное рассасывание или самопроизвольное вскрытие невозможно. При этом гигромы никогда не перерождаются в рак, прогноз при них благоприятный.
Отдельные виды гигром
Гигромы в области лучезапястного сустава обычно возникают на тыльной стороне, по боковой или передней поверхности, в области тыльной поперечной связки. Как правило, они хорошо заметны под кожей. При расположении под связкой опухолевидное образование иногда становится видимым только при сильном сгибании кисти. Большинство таких гигром протекает бессимптомно и лишь у некоторых пациентов возникает незначительная боль или неприятные ощущения при движениях.
Реже гигромы появляются на ладонной поверхности лучезапястного сустава, почти в центре, чуть ближе к лучевой стороне (стороне большого пальца).
По консистенции гигромы в области лучезапястного сустава могут быть мягкими или плотноэластичными.
На тыльной стороне пальцев гигромы обычно возникают в основании дистальной фаланги или межфалангового сустава. Кожа над ними натягивается и истончается. Под кожей определяется небольшое плотное, округлое, безболезненное образование. Боли появляются только в отдельных случаях (например, при ушибе).
На ладонной стороне пальцев гигромы образуются из сухожильных влагалищ сгибателей. Они крупнее гигром, расположенных на тыльной стороне, и нередко занимают одну или две фаланги. По мере роста гигрома начинает давить на многочисленные нервные волокна в тканях ладонной поверхности пальца и нервы, расположенные по его боковым поверхностям, поэтому при такой локализации часто наблюдаются сильные боли, по своему характеру напоминающие невралгию. Иногда при пальпации гигромы выявляется флюктуация.
Реже гигромы возникают у основания пальцев.:max_bytes(150000):strip_icc()/image-56a72b075f9b58b7d0e78389.jpg) В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В дистальной (удаленной от центра) части ладони гигромы также возникают из сухожильных влагалищ сгибателей. Они отличаются небольшим размером и высокой плотностью, поэтому при осмотре их иногда путают с хрящевыми или костными образованиями. В покое обычно безболезненны. Боль появляется при попытке крепко обхватить твердый предмет, что может мешать профессиональной деятельности и доставлять неудобства в быту.
На нижней конечности гигромы обычно появляются в области стопы (на тыльной поверхности плюсны или пальцев) или на передне-наружной поверхности голеностопного сустава. Как правило, они безболезненны. Боли и воспаление могут возникать при натирании гигромы обувью. В отдельных случаях болевой синдром появляется из-за давления гигромы на расположенный поблизости нерв.
Диагностика гигромы
Обычно диагноз выставляется на основании анамнеза и характерных клинических проявлений. Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, или пункцию гигромы.
Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, или пункцию гигромы.
Ультразвуковое исследование дает возможность не только увидеть кисту, но и оценить ее структуру (однородная или наполненная жидкостью), определить, есть ли в стенке гигромы кровеносные сосуды и т.д. Преимуществами УЗИ являются простота, доступность, информативность и невысокая стоимость.
При подозрении на узловые образования пациента могут направить на магнитно-резонансную томографию. Данное исследование позволяет точно определить структуру стенки опухоли и ее содержимого. Недостатком методики является ее высокая стоимость.
Лечение гигромы
В прошлом гигрому пытались лечить раздавливанием или разминанием. Ряд врачей практиковали пункции, иногда – с одновременным введением энзимов или склерозирующих препаратов в полость гигромы. Применялось также физиолечение, лечебные грязи, повязки с различными мазями и т. д. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
д. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
Процент рецидивов после консервативного лечения достигает 80-90%, в то время как после оперативного удаления гигромы рецидивируют всего в 8-20% случаев. Исходя из представленной статистики, единственным эффективным методом лечения на сегодняшний день является хирургическая операция.
Показания для хирургического лечения:
- Боль при движениях или в покое.
- Ограничение объема движений в суставе.
- Неэстетичный внешний вид.
- Быстрый рост образования.
Особенно рекомендовано хирургическое вмешательство при быстром росте гигромы, поскольку иссечение крупного образования сопряжено с рядом трудностей. Гигромы нередко располагаются рядом с нервами, сосудами и связками. Из-за роста опухоли эти образования начинают смещаться, и ее выделение становится более трудоемким.
Иногда хирургическое вмешательство выполняют в амбулаторных условиях. Однако во время операции возможно вскрытие сухожильного влагалища или сустава, поэтому пациентов лучше госпитализировать.
Операция обычно проводится под местным обезболиванием. Конечность обескровливают, накладывая резиновый жгут выше разреза. Обескровливание и введение анестетика в мягкие ткани вокруг гигромы позволяет четче обозначить границу между опухолевидным образованием и здоровыми тканями. При сложной локализации гигромы и образованиях большого размера возможно использование наркоза или проводниковой анестезии.
В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае гигрома может рецидивировать.
Опухолевидное образование иссекают, уделяя особое внимание его основанию. Внимательно осматривают окружающие ткани, при обнаружении выделяют и удаляют маленькие кисты. Полость промывают, ушивают и дренируют резиновым выпускником. На область раны накладывают давящую повязку. Иммобилизация показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
Полость промывают, ушивают и дренируют резиновым выпускником. На область раны накладывают давящую повязку. Иммобилизация показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.
По всем вопросам лечения и диагностики гигром вы можете обратится к нашим врачам травматологам ортопедам
Браунодин поможет правильно обработать рану
Браунодин — средство для обработки ран, ссадин и ожогов на коже и слизистых оболочках
Швейцарский антисептик Браунодин позволяет быстро и безболезненно обработать рану, ожог или ссадину у взрослых и детей. Его главный компонент — хорошо всем известный йод. Широкий спектр антимикробной активности позволяет Браунодину убивать все микроорганизмы — вирусы, простейшие, бактерии, грибы и споры.
Его главный компонент — хорошо всем известный йод. Широкий спектр антимикробной активности позволяет Браунодину убивать все микроорганизмы — вирусы, простейшие, бактерии, грибы и споры.
В Браунодине йод связан с современным полимером, образуя повидон-йод. В таком виде он растворяется в воде, а не в спирте. Поэтому Браунодин не агрессивен и не вызывает раздражения кожи и слизистых оболочек.
Чем обработать рану ребенку? Браунодином — ребенок не почувствует жжения, когда Вы будете обрабатывать ему коленку. Это йод, который не жжет! Выпускается в виде мази и раствора.
Браунодин обладает вирулицидной активностью в отношении безоболочечных и оболочечных вирусов, в том числе коронавирусов. Браунодин прошел испытания на активность против оболочечных вирусов в соответствии со стандартом EN 14476 на Vaccinia вирус штамм Ankara (экспертное заключение).
ГДЕ КУПИТЬ БРАУНОДИН?
Где купить Браунодин?
Как обработать рану, ссадину или порез?
В первую очередь промойте рану водой.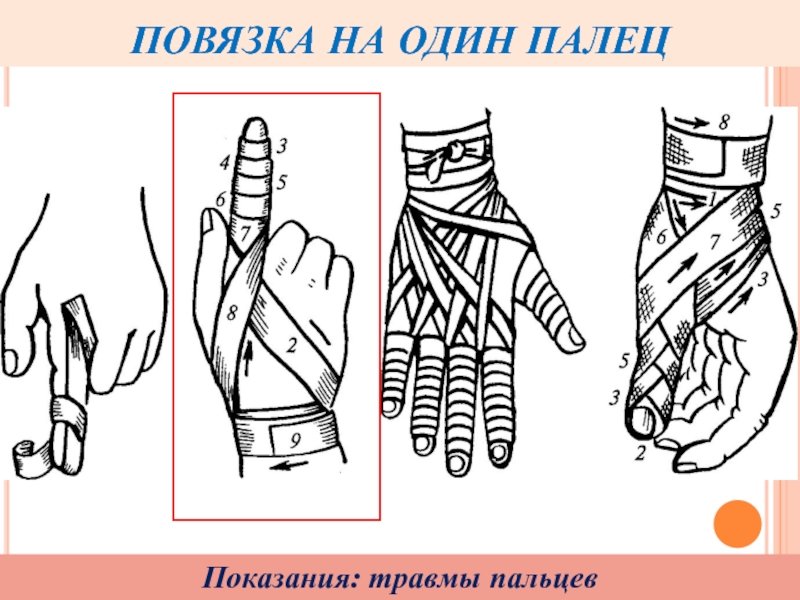 Если есть кровотечение, необходимо его остановить, плотно прижав к ране кусок чистого впитывающего материала — например, салфетку. Затем обработайте рану водным раствором антисептика. Важно, чтобы антисептик обладал широким спектром действия и убивал все микроорганизмы, вызывающие воспалительные процессы. Раствор Браунодин, основанный на повидон-йоде, отвечает этим требованиям, так как действует на все известные болезнетворные микроорганизмы. После обработки антисептическим раствором при неглубоких повреждениях достаточно просто наложить стерильную повязку.
Если есть кровотечение, необходимо его остановить, плотно прижав к ране кусок чистого впитывающего материала — например, салфетку. Затем обработайте рану водным раствором антисептика. Важно, чтобы антисептик обладал широким спектром действия и убивал все микроорганизмы, вызывающие воспалительные процессы. Раствор Браунодин, основанный на повидон-йоде, отвечает этим требованиям, так как действует на все известные болезнетворные микроорганизмы. После обработки антисептическим раствором при неглубоких повреждениях достаточно просто наложить стерильную повязку.
При более серьезных поражениях после обработки раствором нанесите на рану антисептическую мазь на водной основе, такую, как мазь Браунодин. Входящий в состав мази Браунодин повидон-йод устраняет инфекцию, а водная основа создает среду для заживления раны. После нанесения мази наложите на рану стерильную повязку.
Преимущества и показания
Преимущества и показания
Преимущества Браунодина
- Действует на все патогенные микроорганизмы — вирусы (в том числе коронавирусы), грибы и бактерии, включая микобактерии туберкулеза
- На водной основе — не жжет!
- Не вызывает аллергии (1 реакция на 1 миллион применений)
- Можно наносить непосредственно на слизистые и раны (ссадину, порез, царапину, послеоперационный шов или ожог)
- Мгновенный результат — подавляет любую инфекцию в течение 15 секунд
- Длительное действие
- Быстрое заживление!
- Подходит для взрослых и детей
- Качественное средство из Швейцарии по выгодной цене
Показания к применению
- Обработка кожи и слизистых для профилактики инфекций
- Повреждения кожных покровов различного происхождения (ссадины, ушибы, мацерации)
- Обработка бытовых, посттравматических и послеоперационных ран
- Предотвращение воспаления, нагноения, инфицирования ран
- Лечение плохо заживающих инфицированных ран
- Лечение ожогов, язв различного происхождения и, особенно, пролежней
- Лечение инфекций кожи разной этиологии, в том числе инфекционных дерматитов и экзем
- Обработка кожи до и после хирургических операций, исследований (биопсия, пункция, взятие крови), инъекций, вокруг дренажей, катетеров и зондов
Особенности Браунодина
Особенности Браунодина
Водорастворимый
Водорастворим и поэтому легко смывается водой, не оставляет следов на белье. Как правило, он не вызывает аллергических реакций. Это отличный выбор для домашней аптечки на все случаи жизни.
Как правило, он не вызывает аллергических реакций. Это отличный выбор для домашней аптечки на все случаи жизни.
Эффективное средство первой помощи
Эффективен в качестве средства первой помощи для профилактики инфекций при обработке слизистых оболочек, для обработки ран, вызванных механическим воздействием. Cочетание йода с полиэтиленгликолем сохраняет и усиливает бактерицидные свойства йода, не оказывая при этом раздражающее действие. Поэтому Браунодин можно применять для обработки любого типа ран, независимо от срока образования, расположения и вида, в том числе и раны на слизистых оболочках.
Подходит для лечения язв
Успешно используется для лечения язв слизистой полости рта и кожи при лучевой и химиотерапии. Применяется для лечения трофических язв в виде ванночек для облегчения снятия повязок.
Мощное вирулицидное и бактерицидное действие
Антисептическое средство, представляющее собой комплекс йода и повидона. Действие комплекса повидон-йод обусловлено высвобождением активных молекул элементарного йода, повреждающих оболочку микроорганизмов и вирусов.
Отсутствие резистентности у возбудителей инфекции
Это единственное средство, на которое отсутствует устойчивость у возбудителей инфекции от вирусов до простейших. Активность Браунодина в отношении микроорганизмов не падает даже при многократном разведении.
Браунодин раствор и мазь
Браунодин раствор и мазь
Раствор Браунодин
Применяется для лечения любых инфекций, обработки кожи и слизистой до и после операций, в том числе слизистой глаз, обработки раневой поверхности.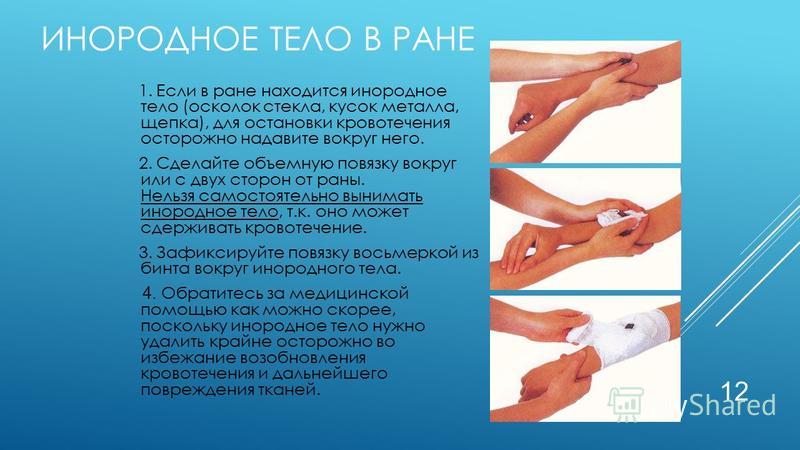
- Применяют в виде 7,5 % раствора или в разведенном виде (1:2–1:20)
- Не вызывает раздражения раневой поверхности и слизистых
- Применяется при предоперационной подготовке пациентов: им можно мыть тело и конечности
- При разведении раствор становится более активным
Мазь Браунодин
Применяется для лечения инфицированных посттравматических ран, ожогов, язв, пролежней, дерматозов.
- Высокая антимикробная активность за счет свободных ионов йода
- Обладает длительным осмотическим действием, связывая экссудат в ране
- Совместима со всеми видами интерактивных раневых повязок
- Водорастворимая мазь легко смывается водой и не оставляет следов на белье
Как действует повидон-йод?
3D-модель молекулы повидон-йодаПовидон-йод — это источник свободного йода. Антимикробный эффект Браунодина, основанного на повидон-йоде, связан с выделением свободного йода при контакте с кожей, слизистой оболочкой и поверхностью раны. Этот эффект зависит не от концентрации раствора повидон-йода, а от концентрации свободного йода. Его содержание в Браунодине — 22 мг/л, что гораздо выше, чем у аналогичных препаратов. Повидон-йод действует дольше, чем обычный, благодаря постепенному освобождению йода из комплекса. С другой стороны, большой размер комплексной молекулы не позволяет средству проникать через биологические барьеры, поэтому системное действие йода отсутствует.
Антимикробный эффект Браунодина, основанного на повидон-йоде, связан с выделением свободного йода при контакте с кожей, слизистой оболочкой и поверхностью раны. Этот эффект зависит не от концентрации раствора повидон-йода, а от концентрации свободного йода. Его содержание в Браунодине — 22 мг/л, что гораздо выше, чем у аналогичных препаратов. Повидон-йод действует дольше, чем обычный, благодаря постепенному освобождению йода из комплекса. С другой стороны, большой размер комплексной молекулы не позволяет средству проникать через биологические барьеры, поэтому системное действие йода отсутствует.
Антимикробное действие основано на повреждении йодом клеточной стенки патогенных микроорганизмов. Высвобождаясь из комплекса при контакте с оболочкой микроорганизма, йод свертывает белки и вызывает гибель микроорганизмов.
Среднее время антимикробного воздействия повидон-йода на микроорганизмы:
- бактерии — 15–30 секунд;
- вирусы (в том числе коронавирусы) — 15 секунд;
- грибы — 15–30 секунд;
- простейшие (трихомонады) — 30–60 секунд.
Сопутствующие документы
| Описание | Документ | Ссылка |
|---|---|---|
Инструкция по применению Браунодин раствор | pdf
(92. 0 KB) 0 KB) | Открыть |
Экспертное заключение по активности Браунодина против оболочечных вирусов Активность против оболочечных вирусов в соответствии со стандартом EN 14476 на Vaccinia вирус штамм Ankara | pdf
(2. 5 MB) 5 MB) | Открыть |
Принципы, практика и продукты –
Сочетание навыков и знаний обеспечивает безопасное удаление.
На вынос:
- Повысьте свои знания о том, как снимать медицинскую ленту или повязку на рану
- Откройте для себя продукты и стратегии, которые упростят снятие ленты для ваших пациентов
Анн-Мари Тарок, MSN, RN, CPN
Все медсестры боролись с удалением чувствительных к давлению адгезивов (PSA) – медицинских лент, пластиковых повязок, повязок на раны – с хрупкой кожи, рядом с заживающими ранами или с участков частого повторного нанесения. У некоторых пациентов удаление может вызвать повреждение кожи, связанное с медицинским клеем (MARSI), которое проявляется в виде стойкой эритемы, полоски кожи, волдырей или кровотечения. (См. Кто подвержен риску MARSI .) И другие пациенты могут испытывать беспокойство из-за предыдущего опыта болезненного удаления ПСА.
У некоторых пациентов удаление может вызвать повреждение кожи, связанное с медицинским клеем (MARSI), которое проявляется в виде стойкой эритемы, полоски кожи, волдырей или кровотечения. (См. Кто подвержен риску MARSI .) И другие пациенты могут испытывать беспокойство из-за предыдущего опыта болезненного удаления ПСА.
Кто подвержен риску заражения MARSI?
| Пациенты с хрупкой или нежной кожей подвержены риску травмы кожи при удалении медицинского клея (MARSI). У этих пациентов будет ослабленная связь между слоями кожи, которая может быть повреждена при удалении чувствительного к давлению клея.Перед тем, как начать удаление, примите во внимание следующие факторы пациента: • Новорожденные – Связь между эпидермисом и дермой слабее, чем у взрослых. • Пожилые люди – С возрастом структура кожи ослабевает и разрыхляется, что приводит к разделению слоев кожи при удалении клея. • Лекарства —Некоторые лекарства, такие как кортикостероиды, могут вызывать истончение кожи, что увеличивает риск заболевания MARSI и замедленного заживления у пациента.  • Недоедание и обезвоживание —У пациентов с истощением или обезвоживанием может быть нарушена целостность кожи. |
Наше понимание PSA и их устранения может помочь предотвратить вред и беспокойство пациента. В этой статье будут рассмотрены свойства адгезивов и подложек PSA, объяснены принципы удаления и обсуждаются продукты, способствующие удалению.
Клеи и основы PSA
Свойства поверхности кожи – влажность, волосы, жир и удаление мертвых клеток – затрудняют адгезию PSA. Социальная реклама предназначена для преодоления этих проблем, в то же время обеспечивая баланс между успешным соблюдением режима лечения и легким удалением.Как клейкая сторона PSA, так и его материал основы играют роль в прикреплении и удалении.
Клей
Три наиболее часто используемых клея – это акрилат, силикон и гидроколлоид. Каждый из них работает по-своему. (См. Сравнение клеев .)
По мере того, как клей акрилат нагревается, он заполняет шероховатые поверхности кожи. Многие медицинские ленты и некоторые повязки содержат акрилат с разной степенью адгезии, поэтому одни легче снимаются, чем другие.Некоторые сильно прилипающие акрилаты подвергают пациентов риску MARSI.
Многие медицинские ленты и некоторые повязки содержат акрилат с разной степенью адгезии, поэтому одни легче снимаются, чем другие.Некоторые сильно прилипающие акрилаты подвергают пациентов риску MARSI.
Силиконовые клеи , содержащиеся в повязках и лентах для ран, при первом нанесении приклеиваются к шероховатым поверхностям кожи. Это низкоэнергетическое соединение легко отделяется от кожи. Поскольку силиконовые PSA легко отделяются, они не подходят, когда адгезия имеет решающее значение, например, при фиксации эндотрахеальной трубки.
Адгезия продуктов гидроколлоида увеличивается со временем, создавая такой же уровень риска для MARSI, что и хорошо адгезивный акрилат.Отслоение требует сочетания манипуляций с подложкой PSA и растворения клея.
Сравнение клеев
Опора
Материалы подложки PSA также влияют на удаление. Чтобы отделить клей PSA от кожи, мы должны деформировать основу, растягивая или оттягивая.Однако проблема с растяжкой заключается в нашей способности сохранять контроль над направлением движения. При наличии волос, раны или катетера мы не хотим вызывать дискомфорт, деформацию или смещение. Следовательно, процедура удаления, которую мы выбираем, включает оценку как адгезива, так и основы PSA, а также наличия любого объекта, который мы не хотим беспокоить.
Чтобы отделить клей PSA от кожи, мы должны деформировать основу, растягивая или оттягивая.Однако проблема с растяжкой заключается в нашей способности сохранять контроль над направлением движения. При наличии волос, раны или катетера мы не хотим вызывать дискомфорт, деформацию или смещение. Следовательно, процедура удаления, которую мы выбираем, включает оценку как адгезива, так и основы PSA, а также наличия любого объекта, который мы не хотим беспокоить.
Принципы удаления PSA
У вас есть два варианта удаления PSA: низкий и медленный или с искажениями. Медленно и медленно отведите PSA под небольшим горизонтальным углом в сторону от угла или края, отделяя его от кожи.Для деформации необходимо растянуть основу PSA, чтобы клей оторвался от кожи. Однако удаление PSA – это больше, чем выбор одной из двух процедур; это требует понимания основного принципа поддержки кожи при правильном отсоединении продукта.
Кожа – мягкий и гибкий орган, который движется и изгибается в том направлении, в котором мы тянем. Вытягивание ПСА под вертикальным углом создает наибольшую силу, но может повредить кожу и исказить заживающий разрез. Следовательно, вы должны поддерживать кожу руками, закрепляя клей на повязке (при растяжении) или на недавно обнаженной коже (при отшелушивании).Небольшой угол отслаивания требует меньшего усилия для отделения клея от кожи, чего вы добиваетесь с помощью любой процедуры, удерживая PSA на низком уровне и близко к поверхности. Цель состоит в том, чтобы избежать MARSI, сводя к минимуму силу, необходимую для отсоединения.
Средства для удаления клея
Средства для удаления клея на основе силикона – лучший вариант для облегчения удаления ПСА. Они испаряются, не оставляют следов на коже и не вызывают сухости кожи. Если у вас нет доступа к продуктам на основе силикона, вы можете использовать другие варианты, включая воду, спирт или смягчающие средства.Понимание плюсов и минусов каждого из них поможет вам выбрать правильное решение.
Вода может быть легко доступна, но она может ослабить водопроницаемую основу PSA, отделяя ее от клея, но не влияя на его соединение с кожей, оставляя липкий остаток. Спирт сам по себе или в сочетании с антисептиком, таким как хлоргексидин, может растворять клей, облегчая его отслоение. Однако испарение спирта вызывает сужение сосудов и сушит кожу. Напротив, смягчающие вещества, такие как минеральное масло или лосьоны, облегчают отделение клея от кожи, не причиняя вреда.К сожалению, смягчающие вещества могут отделять клей от основы и оставлять липкий остаток.
Следуйте инструкциям по использованию средств для удаления клея, чтобы обеспечить успешное использование средств для удаления клея. Например, средство для удаления клея, изготовленное с использованием минерального спирта без запаха, может эффективно растворять клей для удаления без боли и травм. Однако, если вы не будете следовать инструкциям по применению продукта, чтобы смыть остатки продукта водой с мылом, кожа пациента может высохнуть и потрескаться.
Средства для удаления подходят не во всех случаях.Например, они могут быть противопоказаны при наличии кожного клея или в непосредственной близости от разреза.
| Пример: Низкий и медленный предотвращает травмы Джо Робертс, 60-летний мужчина с диабетом 2 типа, готов к выписке из больницы. Его медсестра, Алиса, должна сначала отключить его периферический внутривенный катетер. Мистер Робертс очень хочет уйти и просит Алису поторопиться. Алиса отмечает, что канюля надежно закреплена прозрачной полиуретановой повязкой.Кожа мистера Робертса сухая и дряблая. Во время передачи смены Алиса узнала, что мистер Робертс страдает периферической невропатией. Она понимает, что удаление PIV потребует знаний и навыков, чтобы предотвратить MARSI. Как и при удалении любого PSA, первая кромка является наиболее сложной. Алиса выбирает средство для удаления клея. Поскольку прозрачные полиуретановые повязки водонепроницаемы, Алиса обильно наносит средство для удаления, осторожно отделяя уголок повязки от кожи. Когда край повязки оказывается в ее руке, она медленно и низко затягивает ее.Эта техника дает Алисе больший контроль и позволяет ей продолжать наносить средство для удаления клея, поддерживая кожу мистера Робертса. Она снимает повязку от краев к катетеру, работая с направлением роста волос. Когда мистер Робертс становится нетерпеливым к медленному прогрессу, Алиса пользуется возможностью для просвещения пациентов, объясняя, что ее подход к удалению ПСА предотвратит кожную рану, которая может медленно зажить из-за его диабета. |
| Пример из практики: Снижение беспокойства пациента Девятилетняя Эмили Грей прибыла в отделение неотложной помощи для оценки разрыва головы.Прежде чем начать обследование, Дэвид, медсестра отделения неотложной помощи, должна снять большую пластиковую повязку со лба Эмили. Эмили со страхом ожидает его удаления. Дэвид понимает, что акрилатная адгезивная повязка на вспененной основе, наложенная час назад, могла плохо прилегать к коже. Однако он понимает, что подобная логика может никак не облегчить беспокойство Эмили. Чтобы убедиться, что повязка снята как можно более плавно, Дэвид решает использовать средство для снятия повязки. Он выбирает лосьон, потому что у него нет продуктов, специально предназначенных для удаления клея.Терпеливо и медленно снимает повязку. Затем Дэвид очищает кожу, чтобы удалить остатки лосьона. Это безболезненное снятие повязки может помочь Эмили меньше беспокоиться о подобных ситуациях в будущем. |
Объедините знания и умения
Удаление ПСА – это сочетание навыков и знаний. Нет единого решения, подходящего для каждого пациента или условий ухода, поэтому понимание свойств различных PSA, принципов удаления, а также плюсов и минусов продуктов для удаления помогает обеспечить безопасное удаление.
Анн-Мари Тарок – медсестра в Детской больнице Сиэтла в Сиэтле, штат Вашингтон.
Избранные ссылки
Czech Z, Kowalczyk A, Swiderska J. Чувствительные к давлению клеи для медицинского применения. В Акьяре I, изд. Широкий спектр контроля качества . Риека, Хорватия: InTech; 2011; 309-32.
Denyer J. Уменьшение боли при удалении адгезива и прилипающих продуктов. руб. J Nurs . 2011; 20 (15): S28, S30-5.
Конья С., Санада Х., Сугама Дж. И др.Повреждения кожи, вызванные медицинским скотчем у пожилых людей, и связанные с ними факторы. J Clin Nurs . 2010; 19 (9-10): 1236-42.
Мацумура Х., Ахматджан Н., Ида Й, Имаи Р., Ванатабе К. Модель для количественной оценки повреждения кожи при удалении адгезивной повязки на рану. Внутр. Рана J . 2013; 10 (3): 291-4.
Мацумура Х., Имаи Р., Ахматджан Н. и др. Удаление адгезивной повязки на рану и ее влияние на роговой слой кожи: сравнение восьми различных адгезивных повязок на рану. Внутр. Рана J . 2014; 11 (1): 50-4.
Маклафферти Э. (2012). Покровная система: анатомия, физиология и функции кожи. Нурс Стенд . 2012; 27 (3): 35-42.
McNichol L, Lund C, Rosen T, Gray M. Медицинские адгезивы и безопасность пациентов: Состояние науки: Консенсусные заявления по оценке, профилактике и лечению связанных с адгезивом повреждений кожи. J Nurs для удержания стомы из раны . 2013; 40 (4): 365-80.
Ривелл Дж., Андерс Т., Морган Т.Улучшение практического опыта пациентов в снятии повязок. J Общественные медсестры . 2016; 30 (5): 44-9.
Salmanolu M, Önem Y. Диабетическая стопа: даже самый невиновный может превратиться в угрозу. Евро J Gen Med . 2014; 11 (2): 117-8.
Taroc A. Избегайте сложных ситуаций: как правильно выбрать ленту для вашего пациента. Консультант по уходу за раной . 2015; 4 (6): 21-6.
van Schaik R, Rövekamp MH. Факт или миф? Снижение боли при удалении клейкой ленты с помощью растворителя. J Средство для ухода за ранами . 2011; 20 (8): 380-3.
Руководство по удалению клея: принципы, практика и продукты
Как удалить повязки или приспособления с кожи без раздражения
Если вы когда-либо использовали самоклеящийся клей (PSA), такой как перевязочные материалы, пластиковые повязки или медицинская лента, вы знаете, как сложно удалить их с хрупкой кожи или участков, которые часто наносятся повторно. У некоторых пациентов с очень чувствительной кожей снятие повязок может вызвать травмы, волдыри, разрыв кожи или кровотечение.Многие пациенты испытывают беспокойство, когда приходит время сменить повязку или катетер, потому что они чувствуют боль всякий раз, когда клей удаляется без использования средства для удаления адгезива.
Если вы ищете средство для удаления клея, которое мгновенно снимет повязку, не вызывая боли или дискомфорта, попробуйте FreeDerm.
Безболезненный способ удаления клеяFreeDerm имеет формулу на основе силикона, которая испаряется, не оставляя следов на коже.Он также не вызывает сухость и зуд кожи, что часто бывает при использовании средств для снятия спирта.
Теперь вы можете подумать, что нет ничего плохого в использовании только воды для удаления остатков клея, но это может ослабить водопоглощающие основы PSA, отделяя их от ленты, но не влияя на ее соединение с вашей кожей. В результате получается липкий осадок, от которого сложно избавиться.
Средства для удаления клея на спиртовой основе тоже весьма эффективны, но, к сожалению, они сушат кожу.Более того, у некоторых людей может быть аллергия на смеси с содержанием алкоголя. В частности, младенцы, пожилые люди и пациенты с определенными кожными заболеваниями не могут быть хорошими кандидатами для удаления клея на спиртовой основе.
Выбор неправильного средства для снятия бинтов может вызвать множество проблем в следующих ситуациях:
Новорожденные: у новорожденных очень нежная кожа, и связь между слоями кожи слабее, чем у взрослых.
Пожилые люди: с возрастом кожа становится более дряблой и слабой, что может привести к разрыву кожи во время удаления клея.
Обезвоживание и недоедание: если вы страдаете обезвоживанием или недоеданием, структура вашей кожи слабее, чем у здоровых людей вашего возраста. Это увеличивает вероятность травм при снятии клея.
Лекарства: если вы принимаете препараты, разжижающие кровь, например кортикостероиды, риск появления волдырей или высыпаний на коже во время удаления клея намного выше. На заживление вашей коже также потребуется значительно больше времени.
Если вы или ваш близкий попадаете в одну из вышеперечисленных категорий, вы подвергаетесь большему риску получения травм кожи при попытке удалить или заменить ленту, повязку или катетер.Травмы могут быть вызваны травмой кожи медицинскими клеями, такими как лента, используемая для закрепления повязки после забора крови, внешние катетеры у мужчин, мешочки для стомы, хирургические повязки, устройства для фиксации внутривенной трубки и т. Д.
Вот почему мы рекомендуем использовать средство для удаления клея FreeDerm, которое достаточно щадящее для младенцев. Все, что вам нужно сделать, это распылить его под и вокруг области повязки, подождать 5-10 секунд, и повязка легко снимется. Не нужно прилагать дополнительное давление, чтобы снять его.
Get FreeDerm: быстрое и безболезненное средство для удаления клеяВ отделе продаж ресурсов для ухода за ранами мы предлагаем широкий ассортимент медицинских принадлежностей и расходных материалов премиум-класса, таких как FreeDerm, по самым доступным ценам. Если у вас чувствительная кожа или есть другие проблемы с кожей, FreeDerm станет идеальным средством для удаления клея. Позвоните нам по номеру 855-400-2433, чтобы узнать больше.
Инструкции по выписке для лечения ран
I. Огнестрельное ранение
Дома:
- Следите за тем, чтобы рана была чистой и сухой.Если была наложена повязка, и она стала влажной или грязной, замените ее. В противном случае оставьте его на первые 24 часа.
- Ежедневно очищать рану:
После снятия повязки промойте пораженный участок водой с мылом.
Вы можете принять душ в обычном режиме через первые 24 часа, но не замачивайте пораженную область водой (не принимайте ванну или не плавайте) до тех пор, пока не проконсультируетесь с врачом.
- Если кровотечение из раны, накройте марлей или полотенцем и приложите сильное прямое давление, не отпуская, в течение 5 полных минут по часам.Это дает время для образования сгустка. Если это не остановит кровотечение, немедленно вернитесь в больницу.
Продолжение:
Большинство кожных ран заживают в течение десяти дней. Однако даже при правильном лечении может возникнуть раневая инфекция. Ежедневно проверяйте рану на наличие признаков инфекции, перечисленных ниже.
Вернитесь для проверки ран, когда получите указание.
Немедленно позвоните своему врачу, если заметите:
- Усиленный дренаж или кровотечение из раны, которое не останавливается прямым давлением
- Покраснение в ране или вокруг нее
- Неприятный запах или гной, исходящий из раны
- Повышенная припухлость вокруг раны
- Лихорадка выше 101.0 ° F или озноб
Примечание о сохраненных пулях:
Пули наносят урон в момент ранения. Когда пуля или фрагмент останавливаются, это редко вызывает какие-либо проблемы. В отличие от того, что вы, возможно, видели по телевизору, обычно нет необходимости удалять пулю. Фактически, удаление пули или ее фрагментов может нанести больший ущерб окружающим тканям.
II. Колото-резаная рана
Колото-резаная рана обычно образует небольшое отверстие на коже, но может проникнуть очень глубоко.В результате могут быть повреждены нервы, сухожилия, кровеносные сосуды и органы. Ваш сегодняшний экзамен не выявил повреждений каких-либо глубоких органов или тканей. Иногда во время первого осмотра не удается обнаружить глубокую травму, поэтому следите за признаками, указанными ниже.
Поскольку это тип колотой раны, отверстие в коже не зашивается. Это необходимо для уменьшения проблем в случае заражения. В результате кровь может сочиться из отверстия раны в течение первых 24 часов.
Дома:
- Следите за тем, чтобы рана была чистой и сухой.Если была наложена повязка, и она стала влажной или грязной, замените ее. В противном случае оставьте его на первые 24 часа.
- Ежедневно очищать рану:
После снятия повязки промойте пораженный участок водой с мылом. Воспользуйтесь влажным ватным тампоном (ватной палочкой), чтобы ослабить и удалить всю образовавшуюся кровь или корку.
Вы можете снять повязку и принять душ как обычно через первые 24 часа, но не замачивайте пораженный участок водой (запрещается плавание или ванна) до тех пор, пока не проконсультируетесь с врачом.
- Если кровотечение из раны, накройте марлей или полотенцем и приложите сильное прямое давление, не отпуская, в течение 5 полных минут по часам. Это дает время для образования сгустка. Если это не остановило кровотечение, незамедлительно вернитесь в больницу.
Продолжение:
Большинство кожных ран заживают в течение десяти дней. Однако даже при правильном лечении может возникнуть раневая инфекция. Ежедневно проверяйте рану на наличие признаков инфекции, перечисленных ниже.
Вернитесь для проверки ран, когда получите указание.
Немедленно позвоните своему врачу, если заметите:
- Усиленный дренаж или кровотечение из раны, которое не останавливается прямым давлением
- Покраснение в ране или вокруг нее
- Неприятный запах или гной, исходящий из раны
- Повышенная припухлость вокруг раны
- Температура выше 101,0 ° F или дрожащий озноб
III. Швы, скобы, стерильные полоски
Дома:
- Следите за тем, чтобы рана была чистой и сухой.
- Если вам дали повязку, вы можете менять ее ежедневно следующим образом:
- После снятия повязки промойте пораженный участок водой с мылом.
- После очистки наложите новую повязку.
- Вы можете снять повязку, чтобы принять душ, как обычно, через первые 24 часа, но не замачивайте пораженный участок водой (без ванны или плавания) до снятия швов.
Продолжение:
Если на месте наложены швы или скобки, важно записаться на прием для снятия.Если они останутся на месте слишком долго, могут остаться постоянные следы.
Если были применены полоски Steri-Strips, они обычно отпадают сами по себе через 10–12 дней.
Немедленно позвоните своему врачу, если заметите:
- Усиленный дренаж или кровотечение из раны
- Покраснение в ране или вокруг нее
- Неприятный запах или гной, исходящий из раны
- Температура выше 101,0 ° F или дрожащий озноб
IV. Набивка раны
Ваш врач хочет, чтобы вы наложили на рану специальную повязку или тампон.Когда рана глубокая или проходит под кожей, упаковка раны может помочь ей зажить. Упаковочный материал впитывает любые выделения из раны, что способствует заживлению тканей изнутри. Без тампона рана может закрыться сверху, не заживая более глубокие участки раны. Перед выпиской из больницы вам показали, как зашить рану. Следующие ниже рекомендации помогут вам вспомнить, как ухаживать за раной.
Ваши припасы:
Храните все необходимое в одном месте.Положите их в корзину или большой пакет. Вам понадобится:
- Упаковочный материал
- Стерильный смачивающий раствор
- Стерильные перчатки
- Чистая чаша
- Ножницы
- Чистое полотенце
- Наружный перевязочный материал (повязка, которую надевают поверх раны после ее упаковки)
- Лента
- Ватные палочки или ватные палочки
- Маленький полиэтиленовый пакет
Процедура:
- Очистите место, где вы расставите свои перевязочные материалы.
- Тщательно вымойте руки водой с мылом.
- Оберните чистое полотенце и поставьте на него чистую миску. Не касайтесь внутренней части чаши.
- Налейте достаточное количество смачивающего раствора в чистую емкость, чтобы смочить упаковочный материал.
- Отрежьте кусок упаковочного материала и осторожно бросьте его в емкость с смачивающим раствором. (По мере заживления раны вам понадобится меньше упаковочного материала)
- Отрежьте ленту желаемой длины.Вы будете использовать эти полоски для закрепления верхней одежды. А пока повесьте кусочки скотча на край рабочей поверхности.
- Осторожно снимите имеющуюся повязку (старую ленту, внешнюю повязку и упаковку). Поместите эти предметы в небольшой пластиковый пакет для утилизации.
- Еще раз тщательно вымойте руки. Используйте мыло и воду.
- Наденьте перчатки. Слегка отожмите упаковочный материал, чтобы избавиться от излишков смачивающего раствора. Упаковочный материал должен быть влажным, но не капать.
- Осторожно поместите упаковочный материал в рану. Упаковка должна заполнять раневое пространство полностью, но не плотно. Используйте ватный тампон или ватную палочку, чтобы аккуратно направить тампон на небольшие участки или участки с туннелями.
- Откройте верхний перевязочный материал и положите его на полотенце. Держите его подальше от миски и не мочите.
- Наложите наружную повязку на тампон и место раны.
- Закрепите внешнюю повязку лентой.
- Снимите перчатки.
- Вымойте руки еще раз водой с мылом.
Обязательно выполняйте дальнейшие действия, когда вас проинструктируют.
Немедленно позвоните своему врачу, если заметите:
- Повышенный дренаж из раны
- Покраснение в ране или вокруг нее
- Ткань раны, меняющая цвет от розового до белого, желтого или черного
- Запах из раны
- Увеличенный размер или глубина раны
- Лихорадка выше 101.0 ° F или озноб
Kimberly Nagy, MD Август 2013 г.
Нетоксичные способы удалить клей для повязок с меха вашей собаки
Если ваша собака перенесла операцию или получила травму, есть вероятность, что она вернется домой от ветеринара с липкими пластырями, закрывающими разрез или травму. Хотя это полезно для заживления, проблема может возникнуть, когда пришло время сменить повязку или полностью снять ее. Поскольку эти липкие повязки, как правило, крепко держатся за шерсть вашего щенка, простое их отрывание может причинить вашей собаке ненужную боль, и может быть сложно узнать, как их удалить без использования агрессивных химикатов.
Итак, как эффективно снять пластырь с собаки безопасным, но эффективным способом? К счастью, существует несколькими естественными способами удаления бинтов , а также липких следов, которые они оставляют.
Кулинарные маслаМасло – это эффективный способ разрушить клей, который заставляет повязку прилипать к шерсти вашей собаки. Использование масла, которое у вас уже есть в кладовой, – верный способ убедиться, что оно безопасно для вашего щенка: если вы можете его съесть, оно получит зеленый свет.Нанесите несколько капель оливкового, овощного, кокосового или кунжутного масла на верхнюю часть повязки и подождите несколько минут, чтобы оно впиталось и начало разрушать клей. Затем медленно и осторожно снимите один край повязки с шерсти вашей собаки, затем переходите к другой стороне. Двигайтесь медленно и постепенно вытягивайте повязку из меха. Если масло не отделяется легко, нанесите еще масла , подождите еще несколько минут и попробуйте еще раз. Этот метод также поможет удалить липкий клей с шерсти вашей собаки.
Шампунь DoggyЕсли разрез или рана вашей собаки полностью зажила, вы можете попробовать смыть повязку и клей с вашей собаки – всего , убедитесь, что ваш ветеринар даст вам разрешение намочить кожу вашего щенка . Ваш обычный шампунь для собак должен безболезненно снимать повязки с их шерсти.
Натуральные моющие средстваНатуральный стиральный порошок – хороший вариант для удаления остатков клея, которые могут остаться на шерсти вашего щенка после снятия повязок. просто убедитесь, что в его состав входят только натуральные ингредиенты и отсутствуют агрессивные химические вещества , которые могут вызвать раздражение кожи вашей собаки.Нанесите небольшое количество моющего средства на мягкую губку, аккуратно вотрите им в кожу щенка, а затем тщательно промойте пораженный участок. Если вы знаете, что у вашей собаки чувствительная кожа, выберите другой метод.
ВазелинДля смягчения клея можно также попробовать вазелин. Обильно смажьте липкие пятна на шерсти щенка, оставьте на несколько минут, а затем вымойте собаку обычным шампунем, чтобы смыть жир. Не позволяйте собаке лизать вазелин , пока вы делаете мазок.
Профессиональный уходНекоторый клей может быть особенно стойким, и если вы попробуете все вышеперечисленные методы, но проблема не исчезнет, запишется на прием к профессиональному грумеру . Грумер мастерски срежет повязку и ее липкие остатки с шерсти вашей собаки, не царапая кожу. Это гораздо более безопасный вариант, чем пытаться срезать повязку самостоятельно, поскольку это может привести к еще одной открытой ране, чем требуется перевязка.
Домашние средства, которых следует избегатьМногие из типичных домашних средств, которые вы можете использовать для удаления липких остатков с вашей кожи или любой другой поверхности, могут быть опасны для вашей собаки. Избегайте медицинского спирта, жидкости для снятия лака, WD-40, Goo-Gone, перекиси и холодного крема, которые могут быть ядовитыми для вашего щенка.
Имейте в виду, что для разных типов клея будут работать разные методы, поэтому попробуйте один, а если он не удастся, переходите к следующему. Наберитесь терпения и не срезайте углы, используя агрессивные химические вещества – кожа и шерсть вашего щенка будут вам благодарны.
Удаление или замена уплотнения, уход за раной
Повязка – это особая повязка, которую помещают внутрь некоторых ран, чтобы помочь им зажить. После того, как повязка снята, вам нужно позаботиться о ране. Хороший уход за раной помогает предотвратить заражение. Обязательно записывайтесь на все последующие встречи с вашим лечащим врачом. Следуйте этим инструкциям, чтобы позаботиться о ране, когда вы окажетесь дома.
Уход на дому
Ваш лечащий врач может назначить обезболивающие.Или он может порекомендовать безрецептурное болеутоляющее, такое как ибупрофен или парацетамол. Поговорите со своим врачом, прежде чем принимать какие-либо безрецептурные лекарства, если у вас хроническое заболевание печени или почек, язва желудка или желудочно-кишечное кровотечение. В некоторых случаях вам может потребоваться прием антибиотиков, чтобы предотвратить инфекцию. Если да, принимайте их точно так же, как указано в инструкции. Не прекращайте прием антибиотиков, пока все они не закончатся, даже если вам станет лучше.
Вот несколько общих рекомендаций по уходу за вашей раной:
- Следуйте инструкциям врача по уходу за раной.Всегда мойте руки с мылом и теплой водой до и после обработки раны.
- Если была наложена повязка, снимайте и меняйте ее один раз в день или по назначению. Если повязка намокнет или загрязнится, как можно скорее замените ее новой. Осторожно промокните рану чистой тканью.
- Если вам заменили тампон, из раны может свисать небольшой кусок марли. Это позволяет жидкости, крови и, возможно, гною продолжать стекать из раны.Возможно, вам понадобится мазь или крем, чтобы тампон не прилипал к повязке.
- Не принимайте ванну и не замачивайте рану до тех пор, пока ваш лечащий врач не скажет, что это нормально. Вместо этого примите душ или ванну с губкой. Не плавайте.
- Не царапайте, не трите, не трите и не трогайте рану.
- Ежедневно проверяйте рану на наличие признаков инфекции, перечисленных ниже.
Если ваша рана была закрыта, скорее всего, она была закрыта одним из четырех типов.К ним относятся швы, полоски хирургической ленты, кожный клей и скобы. Ваш лечащий врач выберет лучшее закрытие в зависимости от размера и местоположения вашей раны. Каждый тип укупорки требует особого ухода.
- Швы. Возможно, вы захотите очищать рану ежедневно через первые 2–3 дня. Для этого снимите повязку и аккуратно промойте пораженный участок теплой водой с мылом. После очистки нанесите тонкий слой мази с антибиотиком, если это рекомендовано.Затем наложите новую повязку. Обычно лечащий врач должен снять швы на внешней стороне кожи.
- Лента хирургическая. Следите за тем, чтобы место было сухим. Если он намокнет, насухо промокните полотенцем. Застежки хирургической ленты обычно отпадают в течение 7-10 дней. Если через 10 дней они не отпали, их можно удалить самостоятельно. Чтобы удалить ленту, смажьте ватный диск минеральным маслом или вазелином и аккуратно протрите клей.
- Кожный клей. Вы можете принимать душ или купаться как обычно. Но не используйте мыло, лосьоны или мази на области раны. Не трите рану. После купания промокните рану насухо мягким полотенцем. Не наносите жидкости, такие как перекись, мази или кремы, на рану, пока полоски или пленка находятся на месте. Не царапайте, не трите и не трогайте полоски или пленку. Не наклеивайте скотч прямо на полоски или пленку. Клейкая пленка на коже отпадет естественным образом через 5-10 дней. Если через 10 дней он не отслоится, аккуратно втирайте в пленку вазелин или мазь.
- Скобы. Примите душ или обмывайте губкой. Не принимайте ванну. Не наносите лосьоны на область раны. Эту область можно промыть водой с мылом через 2–3 дня после того, как рана была зашита скобами. Не трите рану. Промокните насухо чистой мягкой тканью или полотенцем. Вы можете использовать мазь с антибиотиком, если ваш лечащий врач посоветует вам. Скобы нужно будет удалить через 10–14 дней.
Последующее наблюдение
Обратитесь к врачу или по указанию.Если ваша упаковка была заменена, вам может потребоваться повторное посещение в течение 1-3 дней, чтобы удалить или заменить ее. Если у вас есть швы или скобки, вернитесь для их удаления, как указано.
Когда обращаться за медицинской помощьюНемедленно позвоните своему врачу, если у вас есть признаки инфекции:
Также сразу же позвоните своему врачу, если произойдет что-либо из этого:
|
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Абсцесс (разрез и дренаж)
Абсцесс иногда называют фурункулом. Это происходит, когда бактерии попадают под кожу и начинают расти. Гной образуется внутри абсцесса, когда организм реагирует на бактерии. Абсцесс может возникнуть из-за укуса насекомого, вросших волос, закупорки сальных желез, прыщей, кисты или колотой раны.
Ваш лечащий врач удалил гной из абсцесса. Если карман абсцесса был большим, возможно, ваш лечащий врач поместил там марлевую повязку. Вашему провайдеру необходимо будет удалить или заменить его при следующем посещении. . Вам могут не понадобиться антибиотики для лечения простого абсцесса, если только инфекция не распространяется на кожу вокруг раны (целлюлит).
Заживление раны может занять от 1 до 2 недель, в зависимости от размера абсцесса. Здоровая ткань будет расти снизу и по бокам отверстия, пока оно не закроется.
Уход на дому
Эти советы помогут заживить рану:
Рана может стекать в течение первых 2 дней. Накройте рану чистой сухой повязкой. Смените повязку, если она пропиталась кровью или гноем.
Если внутрь кармана абсцесса была помещена марлевая повязка, вас могут попросить удалить ее самостоятельно. Вы можете сделать это в душе. После удаления тампона вы должны вымыть это место в душе или очистить его в соответствии с указаниями врача.Продолжайте делать это, пока кожное отверстие не закроется. Обязательно мойте руки после смены упаковки или очистки раны.
Если вам прописали антибиотики, принимайте их в соответствии с указаниями, пока все они не исчезнут.
Вы можете использовать парацетамол или ибупрофен для снятия боли, если не было прописано другое обезболивающее. Если у вас заболевание печени или когда-либо была язва желудка, проконсультируйтесь с врачом, прежде чем принимать эти лекарства.
Последующее наблюдение
Наблюдение за вашим лечащим врачом или в соответствии с рекомендациями.Если в рану наложили марлевую повязку, ее следует удалить через 1-2 дня. Ежедневно проверяйте рану на наличие признаков обострения инфекции. Знаки перечислены ниже.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет что-либо из этого:
Усиление покраснения или отека
Красные полосы на коже, ведущие от раны
Усиливающаяся местная боль или припухлость
Продолжение оттока гноя из раны через 2 дня после лечения
Лихорадка 100.4ºF (38ºC) или выше, или по указанию вашего поставщика медицинских услуг
Фурункул возвращается, когда вы находитесь дома
Как сменить повязку на рану
Типы хронических ранПролежни, также называемые пролежнями или пролежнями, представляют собой раны кожи, вызванные длительным давлением на кожу. Обычно они возникают у людей, прикованных к постели или инвалидному креслу, и возникают на костных частях тела, таких как копчик, бедра или пятки.Давящие раны возникают из-за слишком долгого сидения или лежания в одном положении. Давление снижает кровоснабжение кожи и тканей под кожей. Если не менять позу часто, кровоснабжение уменьшится, и разовьется язва. Травма, вызванная сдавливанием, может проявляться в виде нежной красной области, фиолетовой области синяка или черной области, которая может выглядеть как струп.
Раны под давлением могут быстро ухудшиться и превратиться в открытую дренирующую рану. Они могут проникать очень глубоко в кости и могут быть опасными для жизни, если не лечить должным образом, и развивается инфекция.Лучший способ вылечить пролежневую рану – это профилактика. Избегайте длительного пребывания в кресле или в постели. Держите кожу здоровой и сухой. Для очистки кожи следует использовать мягкое мыло и воду. После купания нанесите лосьон на кожу. Во избежание травм из-за давления можно использовать поролоновые прокладки, подушки и специальные матрасы, чтобы уменьшить длительное давление на кожу. Также важно часто двигаться и короткие периоды времени сидеть и лежать в различных положениях.
Венозные язвы – это открытые язвы, вызванные проблемами с кровотоком (кровообращением) в венах ног, часто связанными с варикозным расширением вен в анамнезе.Венозные раны обычно возникают из-за повреждения клапанов в венах ног. Эти клапаны регулируют давление в венах. Когда во время ходьбы давление в венах не падает, это состояние называется устойчивой венозной гипертензией. Эта длительная гипертония может привести к ранениям на голени. Венозные язвы обычно представляют собой красные раздраженные кожные высыпания, которые переходят в открытые язвы. Их можно определить, внимательно наблюдая за внешним видом своих ног.
Другие симптомы включают зудящую сухую кожу на ногах, затвердевшую кожу вокруг язвы, красно-пурпурный или коричневый цвет кожи, потрескавшуюся или сухую кожу, которая может открыться.Лечение венозных язв включает специализированный уход за раной, который может включать в себя обертывание ноги или наложение специальных повязок или чулок для сжатия ноги, чтобы уменьшить отек. Иногда их называют компрессионными бинтами или компрессионными чулками.
Артериальные раны или язвы – это медленно заживающие участки сломанной кожи на голени, ступне или пальцах ног, обычно это сухие раны. Встречаются при прохладной коже и ослабленной пульсации в пораженной конечности. Внешний вид кожи может измениться, стать блестящей или сухой.Также может наблюдаться выпадение волос на пораженной ноге. Артериальные раны или язвы могут быть небольшими и часто болезненными. Эти язвы развиваются, когда артерии или сосуды, по которым кровь от сердца поступает к тканям вашего тела, сужаются или блокируются. Когда это происходит, это влияет на доставку питательных веществ и кислорода к коже стопы или ноги.
Недостаток кровоснабжения и питательных веществ может вызвать нарушение заживления кожи после травмы. Боль в ноге или ногах часто возникает при ходьбе, и эта боль уменьшается при сидении и отдыхе.Эта боль обычно похожа на спазм в ноге. У людей, страдающих артериальными проблемами (также называемыми заболеванием периферических артерий или ЗПА), боль часто усиливается ночью и облегчается, когда ступня свисает с кровати. Вы подвергаетесь большему риску, если курите, страдаете диабетом или страдаете сердечными заболеваниями. Все эти факторы могут вызвать сужение артерий, что может снизить кровоток.
Язвы диабетической стопы или раны диабетической стопы – это раны, которые возникают на стопе у людей с диабетом.Они встречаются примерно у 15% людей с диабетом. Обычно они располагаются на подошве стопы и могут развиться у любого человека, страдающего диабетом. Люди, страдающие диабетом, требующим инсулина, подвергаются более высокому риску развития ран, как и люди с заболеваниями почек, глаз и сердца, связанными с диабетом. Язвы диабетической стопы образуются из-за сочетания таких факторов, как отсутствие чувствительности в стопе, плохое кровообращение, деформации стопы, раздражение кожи и травмы. При диабете часто теряется часть или вся способность чувствовать боль в стопе.
Часто рану обнаруживают, когда замечают дренаж (экссудат) или пятно на носках. Покраснение и отек также могут быть связаны с диабетической раной, и это признаки инфицированных ран.


 А если вы тампонируете глубокую гнойную рану, убедитесь в том, что
все полости раны заполнены тампонирующим материалом.
А если вы тампонируете глубокую гнойную рану, убедитесь в том, что
все полости раны заполнены тампонирующим материалом. Если при удалении повязки вы чувствуете
сопротивление ткани (повязка прилипла к коже), не тяните! Слегка намочите края
повязки дистиллированной водой и попробуйте снова. Повязка должна сниматься
легко. Малейшее сопротивление кожи – это боль для пациента.
Если при удалении повязки вы чувствуете
сопротивление ткани (повязка прилипла к коже), не тяните! Слегка намочите края
повязки дистиллированной водой и попробуйте снова. Повязка должна сниматься
легко. Малейшее сопротивление кожи – это боль для пациента. Если вам трудно разглядеть занозу – воспользуйтесь лупой. При этом не надавливайте и не сжимайте кожу вокруг занозы – она может лишь глубже войти в ткани.
Если вам трудно разглядеть занозу – воспользуйтесь лупой. При этом не надавливайте и не сжимайте кожу вокруг занозы – она может лишь глубже войти в ткани.